 Детское здоровье – что может быть дороже и желаннее для каждого из родителей… Но если же волей суровых жизненных обстоятельств здоровье малыша вдруг казалось утраченным, либо ребёнок уже пришёл в мир страдающим от опасного недуга — сколь важно своевременно и эффективно помочь ему победить болезнь; постараться сделать всё возможное для того, чтобы спасти, поддержать и укрепить хрупкую юную жизнь, дав ей шанс стать долгой и счастливой…
Детское здоровье – что может быть дороже и желаннее для каждого из родителей… Но если же волей суровых жизненных обстоятельств здоровье малыша вдруг казалось утраченным, либо ребёнок уже пришёл в мир страдающим от опасного недуга — сколь важно своевременно и эффективно помочь ему победить болезнь; постараться сделать всё возможное для того, чтобы спасти, поддержать и укрепить хрупкую юную жизнь, дав ей шанс стать долгой и счастливой…
Сегодня практически на каждом телеканале звучат призывы о финансовой помощи тяжело больным детям, о сборе средств для лечения за рубежом, и у отечественных телезрителей порой формируется неверное убеждение, что у нас в России не хватает возможностей для оказания высокотехнологичной медицинской помощи детям. Однако это далеко не так! По утверждению авторитетных медицинских специалистов, на сегодня в России имеется достаточный арсенал возможностей для оказания современной высокотехнологичной помощи детям разных возрастов с самыми сложными патологиями. Это утверждение касается, в частности, онкологических детских заболеваний, а также различных сложных патологий новорожденных.
В настоящее время такие возможности предоставляет Государственный научно-практический центр специализированной медицинской помощи детям имени В.Ф. Войно-Ясенецкого (под руководством доктора медицинских наук А.Г. Притыко), расположенный в Москве на улице Авиаторов.
В контратаку — против недуга
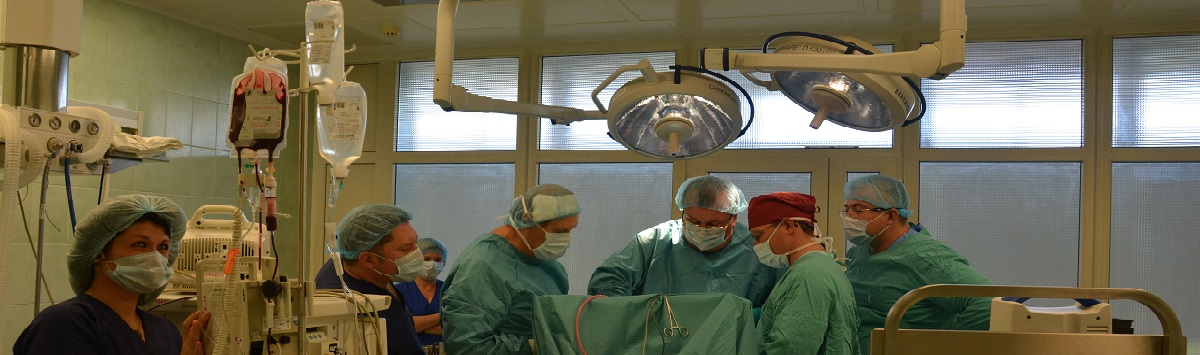
Специалисты центра ежедневно проводят хирургические операции тяжело больным детям с применением уникальных инновационных технологий, позволяющих достигнуть максимально возможного лечебного эффекта и свести к минимуму риск осложнений.
Острота проблемы детской онкологии в мире и в стране остаётся пиковой — несмотря на объективные значительные достижения современной медицины. Пожалуй, для восприятия сознанием любого здравомыслящего человека нет тяжелее и болезненнее темы, чем тема детской смертности, причиной которой в наше время чаще всего становится именно онкология.
Но по-настоящему обнадёживает то, что есть опытные и ответственные профессионалы, которые, используя новое прогрессивное орудие против этого беспощадного и коварного врага человечества, эффективно побеждают детский рак — сегодня гораздо чаще, чем ещё вчера.
Своим мнением делится руководитель научного отдела НПЦ специализированной медпомощи детям имени В.Ф. Войно-Ясенецкого, профессор, доктор медицинских наук Тимур Ахмедович Шароев:
— В ту пору, когда ещё я был студентом, мною была услышана такая статистика: смертность детей от рака занимала второе место в мире после несчастных случаев. Эта статистика актуальна и ныне, в начале 21 века. Но надо признать, что сегодня мы сделали потрясающий скачок вперёд: медицинская наука позволяет нам знать биологию опухоли и способы воздействия на нее, позволяя достигнуть потрясающих результатов лечения. В ряде случаев мы способны не только удалить поражённый раковой опухолью орган, но и сохранить его в функциональном состоянии, позволяя пациенту после проведенного лечения выздороветь и вести практически полноценную жизнь, не стать инвалидом. У вас может возникнуть закономерный вопрос: почему же тогда, при таком арсенале современных средств диагностики и лечения, дети продолжают умирать от рака?.. Проблема в том, что чаще всего пациенты поступают к нам, увы, уже в запущенном состоянии — иногда в фактически безнадёжном, когда результат лечения прогнозируется гораздо более «скромный», чем мог бы быть при своевременном воздействии на болезнь. И лишь не более 25 процентов детей поступают к нам на первой или второй стадии онкологии, когда мы можем гарантировать успех лечения с уверенностью если не в сто, то в 95 процентов случаев. И проблема кроется порой не столько в недостаточной просвещенности родителей, сколько – в издержках профессионального мышления самих врачей. Я уверен, что нужно сконцентрировать более пристальное внимание будущих врачей на проблеме, которая является одной из главных причин детской смертности. Именно об этом я заявлял на недавнем съезде педиатров. При этом следует понимать, что в России есть и специалисты, и технологии, успешно решающие эту проблему».
*На сто тысяч человек населения ежегодно заболевают онкологией примерно 16-17 детей (для сравнения – в том же процентном соотношении на 100 тысяч человек населения ежегодно приходится около 100 больных раком взрослых). Казалось бы, названный детский показатель невелик, но ведь каждая жизнь — бесценна.
«Три орудия» в одном приборе
Доктор Шароев рассказал о том, какие именно высокие технологии, реализуемые в хирургической практике врачей НПЦ специализированной помощи детям, позволяют характеризовать данное медицинское учреждение как инновационное.
«У нас действуют инновационные методы хирургии, пример использования которых — многофункциональная модульная станция немецкого производства. Этот современный аппарат позволяет нам, согласно старой русской поговорке, «убить трех зайцев сразу». Так, некоторое время назад, посетив одну из международных выставок, я увидел там это изобретение, сочетающее в себе тройной функционал, что позволяет применять методы электрохирургии, аргоно-плазменной хирургии, а также — водоструйной хирургии. Мы приняли решение приобрести эту станцию. И сегодня она надёжно служит нам, успешно используется при проведении высокотехнологичных операций у детей — в том числе и малышей самого раннего возраста».
Модульная станция – эта хирургическая триада — в полной мере соответствует требованиям времени. Несколько слов — о сущности и преимуществах методов, реализуемых с помощью этого инновационного устройства.
***
Именно кровопотеря, по официальным данным, занимает первое место среди причин гибели онкобольных (во время операции). К этому стоит добавить, что объём циркулирующей крови у маленького ребенка гораздо меньше, чем у взрослого, поэтому для малыша потеря даже сравнительно небольшого объёма крови может стать фатальной и стоить ему жизни. В этой связи приоритетом для оперирующего хирурга является сведение к минимуму упомянутого риска, что позволяет высокотехнологичное новшество – плазменный нож.
Возможность не терять кровь маленького пациента (за счёт максимальной сохранности кровеносных сосудов) достигается посредством использования того самого многофункционального модуля.
«Мало кому из хирургов, даже опытных, при сложной операции удаётся не повредить сосуды, потому что талант хирурга – это божий дар, и гениальность — удел меньшинства, — убеждён Шароев. – Именно поэтому, подчёркиваю, для нас так важно использование высоких технологий, позволяющих по существу сделать из рядового врача — классного, а из классного – возможно, гениального… Когда вместо скальпеля в нашей хирургической практике мы применяем плазменный «нож», разрез тканей осуществляется посредством струи плазмы, температура которой составляет 100 градусов С*. Плазма, рассекая ткань, тут же останавливает кровотечение: сосуды по сути лигируются одним движением».
***
Второй метод, широко реализуемый в настоящее время в практике детской хирургии НПЦ – термоабляция.
Справка:
** Термоабляция — общее понятие, включающее различные термические способы, при которых ткань разрушается теплом. К ним относятся радиочастотная абляция (РЧА), фокусированная ультразвуковая терапия (эхотерапия, HIFU), лазер-индуцированная термотерапия (LITT) и микроволновая абляция (MWA).**
«Упрощённо говоря, принцип термоабляции состоит в том, что нагретая посредством специальной техники игла вводится в структуру опухоли, и опухоль бескровно «выгорает», оставляя окружающие ткани целыми, неповрежденными. Наиболее сложным и «непредсказуемым» органом в этом отношении является печень. Манипуляция выполняется под визуальным контролем специалиста на мониторе. Во многих случаях болезнь отступает бесповоротно. Но и в тех случаях, когда пациента, к сожалению, невозможно вылечить, мы всё-таки можем и обязаны ему помочь, повысить качество его жизни. Наш опыт показывает, что применение вышеупомянутого метода позволяет даже успешно выжигать метастазы в кости» — комментирует Тимур Шароев.
Примечательно, что технология термоабляции опухоли (которая и ранее применялась у взрослых) в педиатрической практике впервые в России была применена именно здесь, в Научно-практическом центре имени В.Ф. Войно-Ясенецкого. Первая в отечественной детской практике термоабляция проводилась на поражённом лёгком пятилетнего мальчика и завершилась успехом.
***
Третий метод, используемый при посредстве многофункционального модуля — водоструйная хирургия. Звучит почти фантастично, но данный инновационный способ давно реален и также вошёл в повседневную практику хирургов НПЦ.
«В некоторых случаях встаёт вопрос возможности сохранности органа ребёнка (например, почки) при удалении опухоли. Ведь при помощи обычного скальпеля хотя и возможно достичь сохранности органа, но это крайне трудно сделать качественно, — поясняет Шароев. — Между тем, с точки зрения качества жизни не оставляет сомнений целесообразность сохранения органа — всегда, когда это возможно. Чтобы бескровно выполнить операцию у маленького ребенка (а чаще всего опухоли почки встречаются у детей в возрасте от двух до пяти лет), при использовании обычного, традиционного метода прежде надо было блокировать приток крови к органу (пережимая сосудистую «ножку»). При этом на всю операцию отводилось всего девять минут: в течение этого времени почка находилась в условиях ишемии (дефицита кровоснабжения), что грозило осложнениями. Теперь же, благодаря достижениям анестезиологии и применению метода водоструйной хирургии, мы можем оперировать практически любое количество времени — без угрозы развития почечной ишемии».
Как поясняет хирург, эта операция выполняется ювелирно — водная струя рассекает паренхиму (почечную ткань), оставляя неповрежденными трубчатые сосудистые структуры (артерии, вены) и нервные стволы. Время операции удлиняется по сравнению со стандартным методом, но зато основательно снижается риск кровотечений и других опасных осложнений.
«Ударить» по опухоли и сохранить орган
Все вышеизложенное, как сообщил профессор Шароев, можно проиллюстрировать на примере некоторых сложных операций, производимых при злокачественных опухолях почек у детей.
Операции на почках по поводу нефробластомы — злокачественной опухоли почки (синоним — опухоль Вилмса), часто выполняются детскими хирургами-онкологами. Стандартным объѐмом хирургического вмешательства при нефробластоме у детей является удаление почки с опухолью – нефрэктомия. В последние десятилетия всё чаще хирурги-онкологи выполняют органосохраняющие операции – резекции почек различного объема (удаление части почки с опухолью). Разумеется, органосохраняющие операции имеют свои четкие показания и противопоказания. Отбор больных производится тщательно. Можно даже сказать, что резекции почек при опухолях – «штучные» операции. Конечно, консервативная хирургия требует высококлассной подготовки и врача хирурга и всей операционной бригады. Кроме того, важным компонентом операции является использование в ходе хирургического вмешательства инновационных методов хирургии, позволяющие выполнить операцию максимально нетравматично для оперируемого органа и самого пациента. НПЦ специализированной медицинской помощи детям им. В. Ф. Войно-Ясенецкого (НПЦ) является лидером в области консервативной хирургии при опухолях почек у детей. Чаще всего резекции почек производятся у больных опухолью Вилмса при локализованных стадиях (I-II), когда новообразование находится в пределах анатомической области почки и не выходит за пределы капсулы органа или опухоли. Для определения показаний к органосохраняющей операции пациенту проводится тщательное обследование с использованием всего арсенала современных диагностических средств. Между тем, жизнь преподносит хирургу-онкологу самые разные сюрпризы, и часто — со знаком «минус». Ответы на эти сложные вопросы нередко приходится решать уже во время операции, непосредственно у операционного стола.
Примеры из практики.
Ребенок В., 3,5 лет, заболел в декабре 2017 года, когда у мальчика появились боли в животе. В начале февраля 2018 г. пациент был проконсультирован в одной из детских городских больниц г. Москвы, где после осмотра детского хирурга, выполненного ультразвукового исследования (УЗИ) и компьютерной томографии (КТ) органов живота, была выявлена злокачественная опухоль правой почки — нефробластома больших размеров 10,0 х 8,3 х 6,2 см (рис. 1) и множественные метастазы в печень, лимфоузлы брюшной и забрюшинной областей. Диагностирована IV клиническая стадия заболевания. После проведенной предоперационной химиотерапии опухоль почки, метастазы в печени и лимфоузлах сократилась в размерах. На консилиуме врачей было принято решение о производстве хирургического вмешательства.
В марте 2017 г. ребенку проведена операция, во время которой было установлено, что опухоль занимает не всю почку, а только её нижний отдел. Решено выполнить органосохраняющую операцию — резекцию нижнего отдела почки с опухолью. Резекция почки произведено с применением водоструйного скальпеля, в основе которого используется энергия воды. На рис. 2 показан этап операции, когда часть почки с опухолью с помощью водоструйного скальпеля отделена от здоровой части почки. Метастатические опухоли в печени были подвергнуты термоабляции — выжигания с помощью специального прибора.
Ввиду того, что опухоль из почки врастала в стенку толстой кишки, была произведена резекция участка кишки в области врастания новообразования.
Чрезвычайно сложная операция стала возможна благодаря использованию инновационных хирургических технологий, которые имеются в НПЦ. Все поставленные хирургом задачи были решены. Операция прошла успешно, без осложнений.
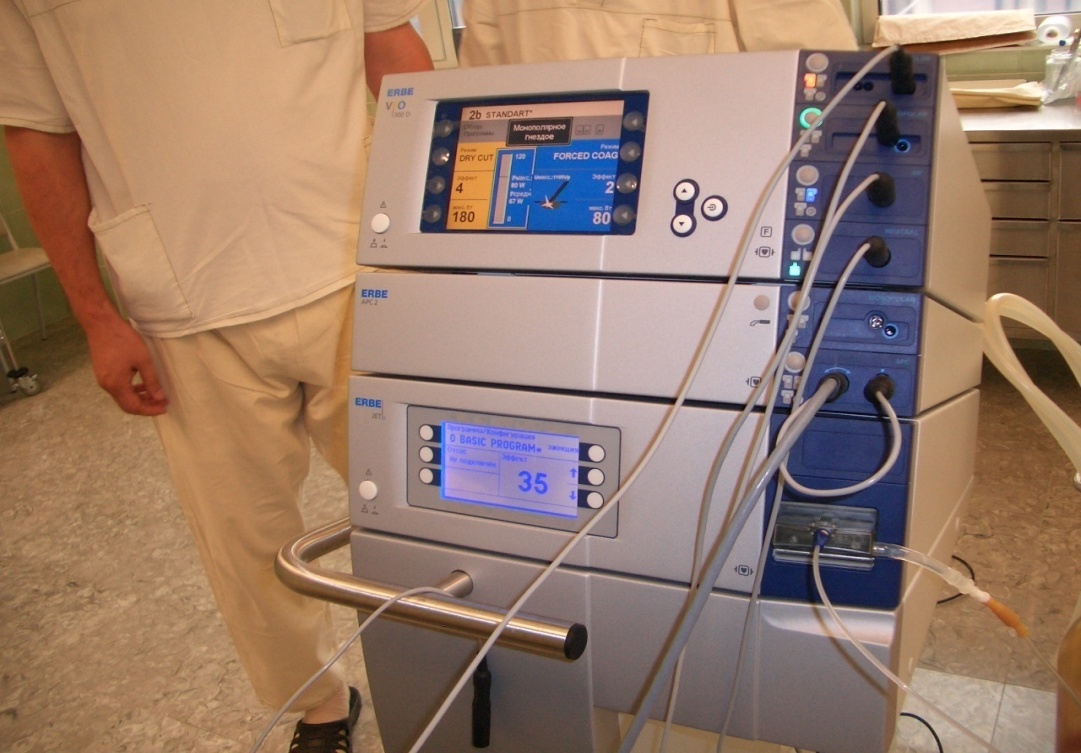 Фото: Модульная станция, включающая три блока: верхний – электрохтрургический; средний – аргоноплазменной коагуляции и нижний – водоструйной хирургии.
Фото: Модульная станция, включающая три блока: верхний – электрохтрургический; средний – аргоноплазменной коагуляции и нижний – водоструйной хирургии.
Самая нежная категория
Лечение новорожденных малышей в возрасте до 28 дней – особое сложнейшее направление деятельности НПЦ, требующее самого осторожного и специфического подхода. «Ведь в работе с этой возрастной группой нам не подходят обычные хирургические методы, применимые даже у двухлетних детей, — поясняет Тимур Шароев. – Для проведения операций у новорожденных требуются специализированные столики и специальные матрацы с подогревом, снабжённые системой заземления (поскольку все аппараты, используемые при операции, электрические). Стоимость такого необычного матраца составляет около 300 тысяч рублей, но ничто на свете не дороже детской жизни. Обеспечение безопасности жизни маленького пациента и создание максимума условий для его выздоровления – это принцип, от которого мы не имеем права отступить. Да, это требует финансовых затрат, что закономерно, поскольку инновационные технологии никак не могут быть «копеечными». Но это никода, ни в коем случае не должно быть проблемой пациентов. Поэтому наш Центр изыскивает соответствующую возможность, и столичное руководство нам в этом помогает».
***
День за днём врачи НПЦ, вооружившись мощным и высокотехнологичным медицинским «оружием», ведут упорные сражения за жизнь и здоровье юных пациентов. Каждый успех на этом фронте служит для докторов новым стимулом к новым победам, каждый новый проблемный случай побуждает их к совершенствованию методов решений проблем детского здоровья.
«Мы не отдаём беде наших детей» — вот так и образно, и буквально выражает профессор Шароев главную идею благородного труда и убедительно заверяет: их специализированный медицинский центр в Солнцево готов принять всех детей, нуждающихся в сложных видах медпомощи.
Елена МОРОЗ
Фото — из архива НПЦ специализированной медпомощи детям им.В.Ф.Войно-Ясенецкого